| Korean Med Educ Rev > Volume 25(3); 2023 > Article |
|
Abstract
Health systems science is a new medical educational field added to the traditional medical education curricula of basic and clinical sciences. Health systems science emphasizes a more comprehensive approach utilizing systems thinking to care for patients, including interactions between multiple healthcare systems. In this review, I explore how health systems science education can be applied when medical instructors teach students in clinical clerkships through representative case studies. This study first looks at examples of health systems science education in clinical clerkship in the United States and suggests how to develop the curriculum of health systems science for clinical learning environments in Korea by combining Kotter’s 8-step change management model and Kern’s 6-step curriculum development model. Finally, based on practical examples from actual clinical practice education situations, suggestions are made regarding how to develop the entire educational program of a medical school from the stage of applying health systems science at the individual level to clinical practice education.
현대 의학은 환자가 가지고 있는 질환에 대한 생의학적인 접근을 포함하여 환자를 둘러싸고 있는 다양하고 복잡한 의료시스템을 고려하여 진단하고 치료하는 것이 필요하며, 이를 기존의 두 가지 기초의학과 임상의학에 이은 세 번째 학문으로 의료시스템과학(health systems science)이라고 한다[1,2]. 임상진료 현장에서는 이미 의료시스템과학의 주요 영역인 환자를 둘러싼 의료전달체계(상급종합병원-종합병원-의원)나 의료급여정책(의료보험-의료보장) 등을 고려하면서 진료를 하고 있고, 대부분 전자건강기록(electronic health records, EHR)을 이용하고 있는 상태이지만, 아직까지 의과대학 교육과정에는 환자와 환자를 둘러싼 다양한 의료시스템을 고려한 의료시스템과학의 핵심 영역과 기반역량 영역, 그리고 시스템사고를 이용한 의료시스템과학의 개념과 체계적인 적용이 이루어지지 못하는 상태이다[2] (Appendix 1).
의과대학 임상실습에서 의료시스템과학 교육을 하는 경우 임상 전 교육과 이어지는 유기적이고 공식적인 의과대학 임상실습 교육과정을 개발-적용-평가하는 교육과정의 전반적인 개편이 가장 이상적이겠지만, 의료시스템과학을 도입하는 초기임을 고려한다면 전반적인 개편을 하기 어려운 경우에는 각 의과대학 실정에 맞게 부분적으로 수정 및 도입하는 방법이 있을 수 있다[2,3]. 의료시스템과학을 임상실습에 적용하려면, 기존 의과대학 교육과정을 검토한 후 임상실습에서 적용할 수 있는 통합적인 교육과정을 개발해야 한다[3,4]. 2021년 8월 유럽의학교육학회 교수개발 워크숍에서는 새로운 교육과정의 개발 및 적용을 위해서는 교육혁신이 필요하므로 경영학에서 사용하는 John Kotter의 경영혁신 8단계 변화관리모델을 사용할 것을 제안하였다[5]. Gonzalo 등[6]은 의료시스템과학 교육프로그램 개발을 위해 Kotter의 변화관리모델을 Kern 등[7,8]의 6단계 교육프로그램 개발과 통합적으로 같이 적용하여 사용하는 방법을 제시한 바 있다.
본 논문에서는 첫 번째로는 의료시스템과학을 임상실습 교육에 활용하고 있는 미국의 사례를 내과, 외과, 소아청소년과, 가정의학과 및 응급의학과의 몇몇 임상 진료과별 사례 예시로 알아보고자 한다[2,9]. 두 번째, 의료시스템과학 임상실습 교육과정 개발단계를 Gonzalo 등[6]이 제시한 Kotter 8단계 변화관리모델과 Kern의 6단계 교육프로그램 개발 적용단계를 같이 사용하는 방법으로 단계별로 소개하고(Figure 1), 마지막 세 번째로는 아직 국내에서 의료시스템과학을 임상실습 교육단계에서 정식 교과과정으로 사용하고 있는 실례는 없으므로, 저자의 연구 및 개인 경험을 토대로 부분적인 교육개편과 전면적인 교육개편단계를 수준별로 나누어 한국의 의과대학 임상실습에서 활용할 수 있는 의료시스템과학 관련 교육을 어떻게 어떤 방법으로 교육할 수 있을지 전문가 의견을 제시하고자 한다.
임상실습에서 의료시스템과학에 대한 교육은 실제 사례를 통한 토론식 학습으로 학생들이 스스로 생각하고 그 상황에서 가장 적절한 해답을 찾아가도록 하는 과정을 가르쳐 주는 방법인 사례중심교육(practice-based learning; case-based learning)을 중심적으로 활용하고 있다. 미국에서는 Skochelak 등[9]이 발간한 의료시스템과학 교과서인 “AMA medical education consortium: health systems science”에서 의료시스템과학의 개념과 각 영역을 설명하면서, 해당 영역에서 교육에 활용할 수 있는 사례 예시를 제시하고 있으며, 본 논문에서는 임상과 중에서 내과, 외과, 소아청소년과, 가정의학과, 응급의학과에 적합한 사례 예시를 소개하고자 한다. 아직 국내 임상실습에서 의료시스템과학 교육을 시작하지 않은 상태이므로, 아래 사례의 내용은 Skochelak 등[9]의 책에 소개된 미국의 예시와 연구진의 의료시스템과학 교육확산을 위한 보고서에서 본 미국의 사례를 한국어로 번역한 내용에서 발췌한 것을 토대로 소개하였다[2]. 본 논문에 적절한 사례를 제시하기 위하여 연구진의 연구경험을 토대로 국내 실정과 임상교육 상황에 맞게 발췌한 사례에서 일부 용어 및 상황을 변형하였으며[2,3], 각 사례에서 의료시스템과학의 임상교육에서 적용할 내용을 연구진과의 토의내용을 바탕으로 해설로 추가하였다. 각 사례 연구별로 해당 사례가 인용된 참고문헌 2편의 페이지를 기록하였다[2,9].
상황: 당신의 병원 중환자실에 한 환자가 패혈증과 호흡부전으로 입원했다. 담당 전공의는 매일 환자의 상태를 체크하고 흉부 방사선 촬영을 지시하고 있다. 이 상황에서 아래 질문에 대하여 생각해보자.
질문 1: 매일 방사선 촬영을 하는 것이 필요할까?
질문 2: 매일 검사함으로 당신의 환자에게 끼치는 피해가 있는가?
질문 3: 왜 임상실무자(전공의)는 저가치의료(low-value care)를 제거하는 데 어려움을 겪을까?
질문 4: 당신이 환자에게 고가치의료(high-value care)를 제공할 수 있도록 당신의 소속기관은 어떤 도움을 주고 있는가?
해설: 이 사례를 임상실습에서 가르치기 위해서 학생과 교수자는 가치기반 의료에 대한 선행지식이 필요하다. 교수자는 이 상황에 대한 교육을 할 때 일방적으로 강의를 하거나 지식을 알려주기보다는, 소그룹별로 검색과 토론을 통하여 질문에 대한 대답을 찾아가는 과정을 도와주는 역할을 하는 것이 필요하다.
“당신은 개인병원의 일반외과의다. 당신의 젊은 남자 환자는 오른쪽 서혜부 탈장 증상을 보이고 있고 당신이 대부분의 수술을 진행하는 병원에서 수술을 받기로 동의했다. 환자는 수술 전 평가를 위한 외래 방문 시 오른쪽 서혜부 탈장 치료 동의서에 서명하고 수술을 위해 다시 병원에 입원했을 때 다시 한번 동의서에 서명했다. 하지만 두 건의 동의서 모두 EHR에 등록되지 않았다. 입원 후 환자를 수술실로 이송하고 마취했다. 당신과 다른 수술실 직원들은 수술을 시작하려고 하였다. 때마침 당신의 다른 입원환자가 응급상황이 발생해서 당신은 30분간 수술실을 떠났다. 당신이 다시 수술실로 돌아왔을 때, 재빨리 환자를 살펴보니 탈장이 있는 오른쪽이 아닌, 왼쪽 부위의 탈장으로 잘못 인식하고 왼쪽 부분 수술이 진행되어 마무리하고 있는 것을 발견하고, 수술이 필요한 오른쪽(탈장) 수술을 하지 못하게 되었다. 환자가 회복실에서 일어났을 때, 엉뚱한 쪽에 수술이 진행된 것을 알고서 화를 내었다. 당신은 즉시 환자에게 사과하고 수술실로 환자를 다시 이송하여 재수술을 실시해 수술이 성공적으로 끝났다. 이튿날 병원의 행정관리자가 병실을 찾아와 환자에게 치료비를 청구하지 않겠다고 말하였다. 몇 달 후 환자는 당신과 병원을 상대로 의료과실 소송을 제기하였다.”
질문 1. 병원은 소송을 막기 위하여 환자와 합의하고 별도로 대한의사협회에 과실내용을 보고하지는 않았다. 당신은 이것이 옳다고 보는가? 우리나라의 상황은 어떠한가?
질문 2. 만약 대한의사협회에서 조사 후 당신을 처벌하기로 결정하고 추가로 벌금을 부과하고, 그 사실이 10년간 면허관리위원회의 공공 웹사이트에 공개될 것이며, 또한 남은 경력기간에 당신이 병원특권을 누리고자 하는 병원에 이 사실을 공개해야 한다고 결정한다면, 당신은 이것이 정당하다고 보는가?
질문 3. 이런 대한의사협회의 개인의사에 대한 처벌이 우리나라에서 가능한 상황인가? 가능한 상황이라면, 의료과실에 대한 사실을 공공 웹사이트에 10년간 공개하는 것은 정당하고 당신은 이를 받아들일 수 있겠는가?
해설: 현대의료의 복잡성으로 최선의 주의 의무를 하더라도 의료사고를 100% 막을 수 있는 것은 아니다. 상기 사례는 예시로 특정 과(외과)를 지정할 수 있는 내용은 아니지만, 만약 실제 학생 교육이 이루어지는 병원에 최종 판결이 완결된 의료사고 소송사례가 있다면, 그 내용을 간접적으로 체험하고 생각하는 토론에 활용할 수 있을 것이다. 윤리와 법에 대한 사례를 다루는 경우에는 해당 법 분야를 잘 알고, 소송 경험이 있는 의료사고 전문 변호사를 초빙하여 토론을 하는 방법도 도움이 될 수 있을 것이다. 의료사고 소송 사례별로 공통적인 법조문에 대한 판결을 정답으로 알려 주는 과정보다는 의료사고 발생 시 진행되는 법의 과정과 결국 의료사고의 주체인 의료진 개인에 대한 비난이 아닌 전반적인 환자안전을 위해 시스템 개선을 도모해야 한다는 의료시스템과학의 의료시스템 개선 영역도 같이 다루면 좋을 것 같다.
“당신은 신생아집중치료실의 메디컬 디렉터(medical director)이고 의료질관리위원회의 위원이다. 연례 질관리데이터 검토 후 당신은 병동의 중심정맥관 관련 혈류감염률이 높다는 사실을 발견하였다. 모두 낙심하고 당신의 지시를 기다리고 있다. 당신은 이 문제가 주요 우려 사안이라는 것을 즉시 인식하였다. 당신은 어떻게 해결해야 할지는 아직 모르겠지만, 이 문제를 해결하는 것이 향후 가장 우선순위가 될 것이라고 숨김없이 이야기하였다. 그리고 당신은 즉시 의료질관리위원회에서 발견한 문제를 모두에게 알리고 문제해결에 도움을 주고자 하는 사람들을 모으며 그들의 의견을 수집하였다. 팀을 꾸린 이후 당신은 새로 고용된 간호사 중 다수가 중심정맥관 유지관리에 관한 병동규칙을 모른다는 것을 발견하였다. 또한 약국이 최근 종합영양수액제(total parenteral nutrition, TPN) 판매사를 변경했고 이 새로운 TPN는 간호사가 병동의 정맥주사 튜브에 연결해야 한다는 사실도 듣게 되었다. 팀 회의에서 수간호사는 근처 다른 병동에서 일하는 간호사 팀에서도 동일한 문제가 일어났었고 현재는 500일 이상 감염사례가 발생하지 않고 있다고 했다. 이 병동에서는 감염사례를 근절할 수 있는 일련의 개입방법을 이용했다.”
질문 1. 이 과정에서 당신이 잘한 일은 무엇인가?
질문 2. 이 팀은 팀 형성의 어떤 과정에 있는가?
질문 3. 앞으로 이 팀은 어떻게 해야 할 것인가?
해설: 이 사례를 임상실습에서 가르치기 위하여는 학생과 교수자는 팀워크와 팀 과학의 원리에 대한 선행지식이 필요하다. 교수자는 이 상황에 대한 교육을 할 때 일방적으로 강의를 하거나 직접 대답을 알려주기보다는 학생 스스로 대답을 찾아가는 과정을 도와주는 역할을 하는 것이 필요하다. 이 사례에서 학생은 메디컬디렉터이자 의료질관리위원회 위원인 “당신” 역할을 수행하고 있다고 가정하고 교육이 진행되고 있다.
이 과정을 이끌면서 당신이 잘한 몇 가지가 있다. 첫째, 감염 문제에 대한 의료질관리위원회의 우려에 잘 대응했고 즉각적으로 문제를 제기하였으며, 도움과 해결책을 요청했다. 원활한 의사소통은 성공한 팀에게 매우 중요한 요소이다. 당신이 원활한 의사소통을 유도함으로써 팀원들은 문제해결의 핵심 요인들을 발견할 수 있었다. 게다가 원활한 의사소통을 통해 수간호사는 다른 팀에서 같은 문제를 경험했다는 것을 알게 됐고 잠재 해결책까지 얻을 수 있었다. 이 팀은 현재 형성되어 있고 의사소통이 원활히 이루어지고 있으며 많은 잠재 해결책을 보유하고 있으므로 팀 발달의 4단계(형성기[forming]-격동기[storming]-규범기[norming]-성취기[performing]) 중의 마지막 단계인 성취기로 진입하고 있다고 할 수 있다[10]. 당신의 팀이 앞으로 성공하는 방법은 팀원들이 얻은 정보를 평가하고 이 정보를 현지 상황에 맞게 수정하며 팀의 계획을 병동에 명확히 알리고 이 계획을 제대로 수행하는 것이다. 이 팀은 변화 과정을 관리해야 하며 갈등요소가 있으면 즉시 해결할 수 있어야 한다. 병동 중심정맥 감염률을 낮추기 위한 목표를 끊임없이 전달해야 하며 의도한 변화를 모두가 잘 인지하고 있도록 해야 한다. 변화의 효과에 대한 피드백 메커니즘을 수립하는 것 또한 중요하다.
“홍길동씨는 66세의 제2형 당뇨병 환자로 혈당관리를 아주 잘 해온 것은 아니었다. 또한 그는 과체중이며 신체활동이 활발하지 않았다. 주치의는 홍길동씨와 여러 차례 알맞은 혈당관리, 최적의 몸무게 및 규칙적인 운동의 중요성에 대해서 얘기를 나눴다. 주치의는 동반질환, 특히 관상동맥질환 발생에 대한 우려를 나타냈다. 홍길동씨는 지역 병원 영양사의 도움을 받아왔다. 그럼에도 불구하고 그의 당뇨지표가 계속해서 불량한 혈당관리를 나타냄으로 인해 주치의는 당뇨병 치료약을 여러 차례 변경하여야 했다. 홍길동씨의 주치의는 최근 지역사회 만성질환 관리사업(한국건강증진개발원)에 참여하게 되었으며 홍길동씨를 비롯한 당뇨병 환자들에 대한 지원을 평가 및 최적화하고 있으며 다음과 같은 절차를 밟았다.”
• 헤모글로빈 A1c 값, 응급의료센터 방문횟수, 입원횟수, 정기적 주치의 방문 등을 비롯한 모든 당뇨병 환자들에 대한 EHR로부터 과거 2년간의 데이터를 확보하였다.
• 이러한 데이터를 바탕으로 당뇨병 환자들을 고위험, 중위험 및 저위험 범주로 계층화하였다.
• 고위험 및 중위험 환자들에 대한 후속조치 프로세스를 마련하여 환자들이 처방받은 약을 복용하도록 하고, 정기적으로 주치의를 방문하며, 당뇨 예방치료에 대한 최신 정보를 습득할 수 있게 하여 자신의 당뇨병을 관리하는 데 문제 또는 장벽이 없도록 하였다. 주치의 사무실의 간호치료관리사가 이 업무에 배정됐다.
• 환자가 자신의 임상병리 결과에 접근하고 주치의 또는 간호사/간호보조사에게 이메일을 보내고 병원 예약을 하고 대중교통 수단과 연락처가 기재된 자원에 접근할 수 있도록 환자 포털사이트를 개설하였다.
• 대기실 및 진료실에서 환자를 위한 교육 안내책자를 제공하며 보건교육사에게도 이를 제공하여 자신의 질병에 대한 환자의 이해를 돕고 자가관리 기법을 습득할 수 있도록 하였다.
• 당뇨병 환자가 자신의 식단 및 신체활동을 최적화하도록 지원하였다. 주치의 병원 직원의 조사 이후, 주치의는 지역사회에 많은 가용 자원에 대해 인지하였다. 이러한 자원에는 지역 YMCA 및 노인복지관에서 운영하는 당뇨 자가관리 교실, 식료품 구입법, 요리법, 외식 시 메뉴 선택과 운동프로그램이 있다. 주치의는 이러한 프로그램에 대한 목록(위치, 날짜, 시간, 연락처)을 확보하여 환자에게 직접 또는 포털사이트를 통하여 제공할 수 있다.
• 지역 병원의 지역사회건강요구조사와 국가의 건강증진계획은 모두 당뇨병을 최우선순위 질환으로 가리키고 있으며 지역사회 차원에서 많은 계획된 목표활동을 조직화하고 있다. 현재 지역 병원은 노년층을 대상으로 한 지속 가능성 프로그램을 제공하고 있다.
질문 1. 주치의의 새로운 진료법이 홍길동씨의 건강상태에 어떠한 영향을 미치는가? 이러한 변화가 홍길동씨의 건강결과에 어떻게 영향을 미치는가? 그의 삶의 질에 어떠한 영향을 주는가?
질문 2. 홍길동씨와 다른 당뇨병 환자의 건강을 더욱 증진하기 위해 진료에 있어서 주치의가 고려해야 할 다른 변화가 있는가?
질문 3. 이러한 방식의 진료가 실행 가능한 개입에 어떠한 영향을 미치는가?
질문 4. 만약 주치의가 1인 개원의인 경우라면? 5명 미만으로 구성된 소규모의 1차진료의 연합인 경우는? 중형병원인 경우는? 대형 종합병원인 경우는? 대학병원인 경우는? 대형 병원에 소속된 소규모 병원인 경우는?
해설: 이 사례는 미국의 책임의료기구(Accountable Care Organization)에서 진행하고 있는 내용에 근거한 사례연구로 제시된 내용이며, 한국에서도 비슷한 사례가 한국건강증진개발원 주관으로 “지역사회 만성질환 관리사업”이라는 이름으로 시행되고 있다[11]. 이러한 사례를 기초로 교육할 때에는 한국 실정에 맞도록 변형해야 할 것이다. 이 임상실습 사례 교육을 통하여 학생은 당뇨병과 같은 만성질환의 경우 외래 진료만이 아닌 지역사회 자원과 협조를 통하여 지속적으로 관리하는 것이 필요함을 배울 수 있고, 향후 의료진이 되어 직접 만성질환을 진료할 때 활용하여 공중보건 입장에서 의료시스템과학의 개념을 적용한 진료를 할 수 있을 것이 기대된다.
“당신은 응급의료센터의 당직 전공의이다. 어느 토요일 저녁, 지방에 살고 있는 80대 남자가 병원 근처에 살고 있는 아들의 집을 방문했다가 갑작스러운 복통을 느꼈다. 복약에 어려움을 느낀 환자는 당신이 당직을 서고 있는 응급의료센터를 찾기로 결정하였다. 환자 중증도 분류과정에서 환자는 본인의 의료기록과 현재 복용 중인 약물의 목록에 대한 정보제공 요청을 받았다. 그러나 환자는 본인이 복용하고 있던 약물에 대한 정보를 제공할 수 없었고, 환자의 보호자인 아들도 알고 있지 않은 상황이었다. 환자가 약 처방을 받고 있던 의원은 문을 닫았고 현재 처음 이 병원에 와 있다는 점을 고려했을 때, 최상의 환자 중심적인 진료를 제공하기 위해 의료팀은 어떤 조치를 취할 수 있을까?”
해설: 이 사례는 실제 임상현장에서 흔하게 있는 상황이다. 급성 복통으로 처음 응급의료센터를 방문하였을 때 환자에게 최선의 치료를 제공하기 위하여는 정확한 과거력과 현재 복용하고 있는 약물 정보가 필요한데, 통상적으로 환자와 보호자는 정확한 약물의 종류와 이름을 모르는 경우가 많다.
미국의 인디애나주에서는 이 사례와 같은 문제를 해결하기 위하여 Indian network for patient care (INPC; 환자 진료를 위한 인디애나 네트워크)라는 인디애나 진료정보교류 사업(Indiana health information exchange, IHIE)을 운영하고 있다[12]. IHIE(진료정보교류)를 통해 100여 곳 이상의 병원과 22,000명의 외과의와 더불어 장기요양시설, 임상병리실 및 공중보건기구들이 환자 치료, 연구, 공중보건 및 기타 목적을 위해 데이터를 공유한다. INPC는 1,100만 명의 환자와 40억 건의 구조화된 관찰기록을 보유한 데이터 저장소로 IHIE를 가능케 한다. 모든 병원의 응급의료센터에서는 IHIE에 연결된 병원에서 진료를 받은 경험이 있는 환자에 대한 기록에 접근할 수 있으며 외과의는 INPC 데이터 저장소에 있는 임상병리, 영상의학 및 환자 관련 모든 보고서에 대한 질문을 할 수 있다[12].
한국에서도 한국보건의료정보원에서 진료정보교류사업(health information exchange)을 이미 시행하고 있지만[13], 아직 개별 의료진이 보편적으로 이용이 가능한 상태는 아닌 것으로 판단된다. 만약 사례와 같이 최초 평가 시 환자와 환자의 가족이 제공할 수 있는 제한된 정보에 의존하여 환자 진료를 하는 경우에는 많은 어려움이 있을 수 있다. 사례와는 다르게 진료정보교류시스템이 활성화되어 환자에 대한 정보의 공백을 메워줄 수 있을 상황이라면, 아래의 질문에 대한 대답이 어떻게 달라질 수 있는지를 학생과 토론하면서 적절한 대답을 찾아가는 교육을 할 수 있다.
질문 1. 진단과정의 속도를 어떻게 높일 수 있는가?
질문 2. 어떤 검사를 지양해야 하는가?
질문 3. 어떠한 약물과 관련된 위험을 완화시킬 수 있는가?
질문 4. 통상적으로 의료진 중 한 명이 외부기록을 확보하기 위해 상당한 시간을 할애할 것인데, 이러한 시간을 진료 또는 학습을 위한 시간으로 어떻게 전환할 것인가?
질문 5. 의료진이 환자의 기존 진료정보를 인지하고 그에 따라 환자를 치료 중이라는 사실을 알고 있는 환자 가족들의 불안감을 어떻게 해소할 수 있는가?
이상의 사례들은 의료시스템과학을 임상실습에서 교육하기 위한 일부 예시일 뿐이지만 이를 통해 교육 사례들은 아래와 같은 네 가지 특징을 가짐을 알 수 있다. 첫째, 임상에서 실제로 흔하게 경험하는 사례로 구성되었으며, 둘째, 일방적인 강의식 교육이 아닌 주어진 사례를 통하여 학생들과 토론을 주고받는 양방향 학습자 참여방식이고, 셋째, 교수자는 학생들 스스로가 사례에서 제시한 문제의 방법을 찾아갈 수 있도록 도와주는 촉진자(facilitator) 역할을 하고 있으며, 마지막으로, 윤리와 법의 사례에서 법조인을 참여하게 하는 등 해당 분야의 다른 전문가를 초빙하여 토의하는 경우 학습에 더 도움을 줄 수 있다는 점이다. 만약 팀워크 영역을 교육하는 경우 임상에서 가장 많이 소통하는 간호직(간호사 혹은 간호대생)을 직접 교육과정에 참여하는 방법을 고안하는 것이 도움을 줄 수 있겠다.
제시한 사례들과 같은 임상실습 때 활용 가능한 의료시스템과학의 교육 사례와 토론을 위한 질문들은 한두 명의 전문가가 단 시간에 만들 수 있는 것은 아니다. 그러므로 이런 사례들을 포함한 새로운 의료시스템과학 교육과정을 개발, 적용하고 유지・발전시킬 수 있는 교육과정 개발단계를 살펴보고자 한다.
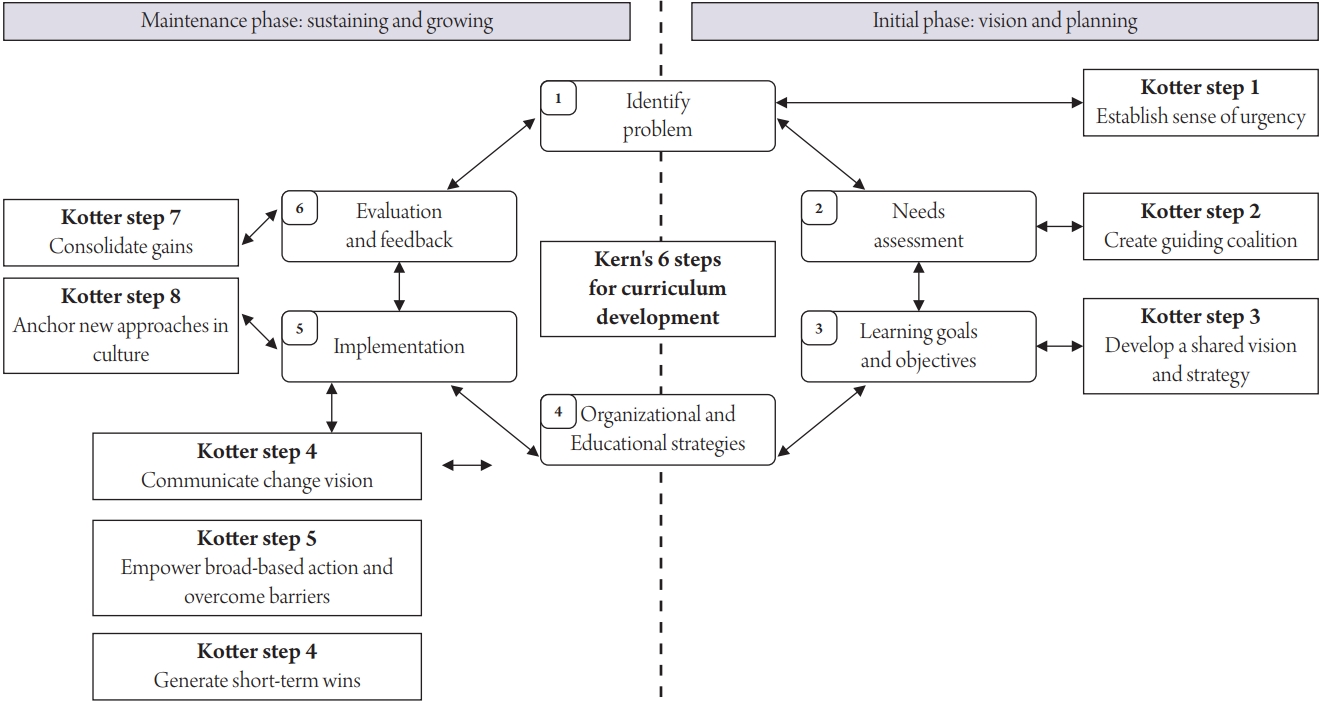
2021년 8월 유럽의학교육학회 교수개발 워크숍에서 새로운 교육과정의 개발 및 적용을 위하여는 교육혁신이 필요하므로 경영학에서 사용하는 John Kotter의 8단계 변화관리모델을 사용할 것을 제안하였다[5]. Kotter의 경영혁신 8단계는 프로그램 개발 및 적용단계를 설명하는 Kern의 6단계 교육프로그램 개발[7,8]과 같이 적용하여 사용하는 방법을 Gonzalo 등[6]이 제시한 바 있다. 본 논문에서는 임상의학의 불확실성을 고려하여 기존의 교육프로그램 개발 6단계에 경영혁신 8단계 모델을 융합한 의료시스템과학 임상실습 교육과정 개발단계를 Gonzalo 등[6]이 제시한 방법으로 소개하고자 한다(Figure 1).
Kotter의 8단계 변화모델은 초기 계획단계(1–4단계), 실천 및 개혁단계(5–7단계), 그리고 변화 정착단계(8단계)로 크게 나눌 수 있으며 각 단계에서 시행할 수 있는 교육프로그램 개발 및 적용은 아래와 같다. Kotter의 경영 혁신모델의 경우 각 변화의 단계는 순차적으로 추진되는 것이 효과적이며, 새로운 변화가 정착되지 않고 실패하는 가장 큰 원인이 바로 변화를 위한 순차적인 단계를 따라 진행하지 않기 때문이라고 연구진은 주장하고 있다[4-6]. 따라서 새로운 의료시스템과학이라는 교육과정을 임상실습에 도입하기 위해서는 아래에서 제시한 변화의 단계를 순서에 따라 적용하는 것이 필요하다. 해당 단계별로 구체적으로 교육프로그램을 새롭게 적용하는 개발 수준별(개인/세부 전문/교실/임상실습 전체/의과대학 수준) 행동의 구체적인 예시는 Appendix 2에 자세히 기술하였다.
변화의 분위기를 조성하는 ‘해빙’단계이며, 특히 새로운 의료시스템과학 교육과정이 임상실습 교육에 필요하다는 교수진과 학생의 공감대가 형성되지 않는다면 새로운 교육과정은 실패할 가능성이 높다. 초기 계획단계에서 공감대를 형성하지 못하는 경우 새로운 교육과정의 정착이 실패할 가능성은 70% 이상이라 한다[14].
위기감 조성단계로 새로운 교육과정인 의료시스템과학이 임상실습 교육에 꼭 필요하지만 아직 시행되고 있지 않다는 위기감이 충분히 공유되어야 한다(Kotter 1단계). 의료시스템과학이라는 낯설고 새로운 학문은 기존 학문 간의 통합과 융합을 요구하는 경우이며, 의과대학 교수, 학생을 포함한 이해관계자들의 인식이 다차원적이라는 점을 인식해야 한다. 따라서 의료시스템과학에 대한 인식을 돕고 새로운 도입의 필요성에 대한 위기감을 조성하기 위한 홍보, 공론화를 위한 심포지엄이나 세미나 학술대회나 학습자료 제공, 관련 소식 전달 등의 다양한 인지도 확산 전략이 필요하다. 이 단계에서 교육프로그램 개발을 위한 문제점 도출이 필요하다(Kern 1단계).
새로운 교육과정을 이해하고 개발하기 위한 핵심 주도세력을 조화된 팀으로 구성하여 점차로 구심점을 확대한다(Kotter 2단계). 혁신주도세력의 리더십은 혁신의 방향과 비전, 전략을 설정하고, 관리기능으로는 혁신의 비전과 전략을 개발하는 과정을 수행, 통제, 조정하며 각 임상교과 영역 간의 적절한 균형을 유지하여야 한다. 1단계에서 확인, 도출된 문제점에 대한 분석과 평가를 진행하게 된다(Kern 2단계). 문제점 분석에 사용되는 대표적인 방법으로는 SWOT (strength/weakness/opportunity/threat)분석이 사용될 수 있다[15].
의료시스템과학 교육과정의 비전과 전략을 개발하는 과정으로 교육의 궁극적인 목표와 당위성을 제시하여 새로운 의료시스템과학 임상실습 교육의 동기를 자극하는 과정이다(Kotter 3단계). 이 단계에서는 기존 교과과정의 학습목표와 성과를 분석하여 의료시스템과학의 개념을 반영하여 새로운 교육의 목표와 성과를 개정하는 것이 필요하며(Kern 3단계), 특히 임상실습을 담당하고 있는 여러 이해관계자에 해당하는 다양한 임상과들이 협동하여 서로 간에 이견을 조율하고 통합된 비전을 수립하는 과정이 필요하다.
이 단계에서는 3단계까지의 과정으로 만들어진 비전과 전략을 구성원들에게 전달, 공유하여 실제로 자극하는 과정이 필요하다(Kotter 4단계). 특히 새로운 의과대학 교육과정을 조직적으로 실천, 적용하는 데 핵심 이해관계당사자인 학장/부학장/주임교수 등의 상급자들은 솔선수범으로 모범행동을 보이고 쌍방향적 의사소통으로 구성원의 이해와 관심을 불러일으켜야 한다(Kern). 상급자들과 함께 의료시스템과학 임상실습 교육과정을 수행할 교수자에 해당하는 전체 의과대학 임상 교수진들과 구성된 새로운 학습목표/성과와 의료시스템과학 세부영역에 대한 교육방법을 준비하는 것과 각종 공청회/전체 교수 회의/워크숍 등에서 의견 수렴 및 조율/공유하여 새로운 교육과정을 시작하도록 해야 하는 과정이다.
초기 개혁단계(1–4단계)에서 준비되고 공유된 새로운 의료시스템과학 임상실습 교육과정을 실제로 적용하면서 발견되는 장애요소를 극복, 개선하고 단기간 동안에 가시적인 교육성과를 보이는 실천단계이다. 교수개발 방법인 ADDIE 모형(Analysis[분석]-Design[설계]-Develop[개발]-Implementation[실행]-Evaluation[평가])을 개별 교육프로그램에 적용하여 지속적으로 발전, 수용하는 방법을 이 단계에서 사용할 수 있다[16].
초기 계획단계에서 준비하고 공유한 새로운 의료시스템 임상실습 교육과정을 적용, 실천하는 단계이다. 새로운 교육과정을 적용 시행하는 동안 지속적으로 분석하고, 새롭게 대두될 수 있는 장애요소를 발견하여, 개선하고 평가하는 과정을 지속한다.
실제로 적용한 후 장애요소를 제거한 개선된 교육프로그램이 마련되면 가시적인 단기성과를 통하여 개혁을 가속화하는 단계이다. 변화 능력을 기르기 위한 교수자 개발 및 교육훈련도 필요하다.
이 단계에서는 앞선 1단계–7단계를 걸쳐서 달성한 모든 변화를 구성원들의 행동규범과 공유가치로 연결해 새로운 표준화된 의료시스템과학 임상실습 교육과정으로 정착시켜야 하는 단계이다. 새롭게 만들어지고 정착한 의료시스템과학 임상실습 교육과정은 추후(혹은 동시에 만들어진) 임상 전 단계의 의료시스템과학 교육과정과 연계하여 전체 의과대학 교육과정으로 확대 운영할 수 있는 계획 및 실행을 고려해야 하는 단계이다.
새로운 개념을 바로 교육에 적용하고 가르치는 것은 어렵다. 의료시스템과학의 7가지 핵심 영역과 4가지 기반 역량 영역을 시스템사고를 사용하여 실제 임상진료 현장에서 사용하는 모습을 항상 교수진이 보여 준다면 이 과정을 지켜보는 의과대학 학생과 전공의도 의료시스템과학을 자연스럽게 그들의 진료에 사용하게 될 것이다. 의료시스템과학을 잘 알고 있는 교수진이 그에 맞는 진료를 하는 것을 단순히 보여주는 것만으로 배움이 일어나지는 않기 때문에, 의료시스템과학에 맞는 행동을 한 교수는 반드시 구체적인 내용을 이용하여 그 이유를 생각할 수 있게 피드백을 주어야 한다. 앞서 제시한 미국의 의료시스템과학 임상실습 교육 사례 및 전체적인 교육과정 개발이 이루어지는 과정은 지난한 노력이 필요한 과정으로 단기간에 바로 시작하는 것은 어려울 것이다. 하지만 임상상황에서 이미 의료시스템과학의 각 영역별 내용을 알고 적용, 실천하고 있는 교수진이라면 지금 하고 있는 본인의 임상실습 교육과정에 바로 의료시스템과학을 적용하는 것이 가능할 것이다.
지난 2년간의 의료시스템과학 교육 적용 및 확산을 위한 연구에 참여한 경험이 있었던 저자가 이미 시행하고 있는 임상실습 교육 시에 의료시스템과학을 접목하는 교육방법을 실제적인 사례로서 소개하고자 한다. 본 예시는 앞에서 소개한 Kotter와 Kern의 교육프로그램 변화 8단계를 개인 수준에서 적용하고자 Appendix 2의 0단계 개인 수준의 단계별 설명을 따라서 작성한 사례이다. 임상실습 교육에는 개론 강의, 증례 배정, 소그룹 병상교육(bedside teaching), 외래 참관 교육 등의 다양한 교육이 이루어진다. 이 중 가장 많이 사용되는 임상실습 교육방법인 소그룹 병상 교육 상황에서 환자 진료와 학생 교육에 의료시스템과학 교육을 접목하는 사례를 소개하고자 한다. 의료시스템과학 교육 사례를 교수와 환자, 교수와 학생의 대화 형식으로 하여 어떻게 의료시스템 교육을 개인 차원에서 임상실습 교육에 접목할 수 있는지 재구성한 내용이다. 밑줄 친 부분이 의료시스템과학의 교육영역을 언급한 부분이다. 임상 상황은 불확실하고 변화하기 때문에 제시하는 사례가 학생교육에서 부딪히게 되는 다양한 임상 증례를 대변할 수 없겠지만[19], 저자가 재구성한 이 사례를 통해 임상실습 교육현장에서 의료시스템과학을 접목하는 예시로 간접적인 경험을 할 수 있을 것으로 기대한다.
사례) 환자는 협심증으로 4일간 입원하고 내일 퇴원이 예정된 78세 남자이다. 학생은 아래 환자 진료과정을 옆에서 참관하고 있다. 방문 전에 환자와의 대화 내용을 집중해서 들어본 후 질문을 할 예정이라고 말해 놓은 상태이다.
교수: 성함이 어떻게 되시죠?
환자: ○○○인데요. 교수님 섭섭하게 제 이름도 모르세요?
교수: (미소를 띄우며) ○○○, 잘 알죠 어르신. 그래도, 항상 확인해야 합니다. 의사도 사람인지라 언제든 착각할 수 있거든요~, 섭섭해하시지 마세요. (말을 하면서 눈과 손은 손목에 있는 띠의 환자번호를 회진 시 준비한 명단과 같은지 확인하고 있다).
교수: 치료경과가 좋아서요, 내일 퇴원이 가능할 것 같습니다. (회진 참고 자료를 보며) 그런데, 집이 부산이시네요. 퇴원하실 땐 혼자 집에 가실 수 있으신가요?
환자: 에이, 내가 낼 모레 80인데, 혼자 못 가요. 아들내미가 와야지 가지. 좀 전까지 있다가 방금 갔는데.
교수: 아이쿠, 죄송합니다. 제가 오늘 몇 시쯤 회진을 올 건지 미리 알려드렸어야 하는데, 회진 예고제라는 데 등록하는 걸 깜빡했네요. 그런데 내일 퇴원하실 때 아드님 다시 오실 순 있으신가요? 보통 퇴원 수속하면 병원 떠나시는 시간이 점심 경인데요.
환자: (얼굴에 근심이 가득하며) 못 와요. 아까 갈 때 모레나 올 수 있다고 했어요. 어쩌죠? 모레 퇴원해도 돼요?
교수: 예. 가능합니다. 이 병원에 입원대기가 워낙 많지만 이제 주말이라 병실 여유가 있을 겁니다. 여기 다인실이고 심혈관 중증이라는 데 해당되셔서, 하루 더 계셔도 병실료는 만원 남짓만 추가될 것 같습니다. 아드님과 통화해 보고요, 모레나 돼야 오실 수 있으시면 내일 말고 모레 퇴원하실 수 있게 해드리겠습니다.
(회진을 마친 후 학생과 마주보고 서 있는 상황이다)
교수: 아까 환자와 나눈 대화를 듣고 평소 환자와의 대화와 달랐던 점이 있었나요?
학생: 예. 보통 이미 환자 이름이 병상에 있기 때문에 ‘OOO씨 맞으시죠?’라고 물어보시던데, 교수님은 “성함이 어떻게 되시죠?”라고 물으셨어요.
교수: (미소를 띄우며) 예. 중요한 내용을 확인했네요, 개방형으로 이름을 확인하는 것이 환자안전에 필수적이라서 항상 개방형으로 환자분 성함을 확인하는 습관을 들이는 게 좋을 것 같아요. 그리고 혹시 이름을 개방형으로 확인하면서 제가 했던 다른 행동 기억나는 거 있나요?
학생: (당황하며) 잘 모르겠습니다.
교수: 제가 미리 알려주지 않아서 확인하기 힘들었을 거예요. 회진 전에 미리 메모를 해 놓은 환자의 병록번호와 환자의 팔목 띠에 있는 병록번호가 같은지 확인했었습니다. 환자안전을 위하여 항상 이중으로 그 환자가 맞는지 확인한 겁니다.
교수: 혹시 제가 환자 보호자인 아드님이 내일 오지 못하신다면 퇴원을 하루 늦추어 해도 될 것 같다고 말했던 것은 기억이 나나요?
학생: 예. 그런데 여기는 여러 환자분들이 입원 대기를 하고 있는 병원, 공공시설인데 개인사정 때문에 의학적으로 퇴원이 가능한데 하루 더 병실에 입원하겠다는 말은 잘 이해가 되진 않았습니다. 이기적인거 아닌가요?
교수: (미소를 띄우며) 병원이 공공시설이라고 생각한다면 학생 말처럼 생각할 수도 있겠네요. 그런데 혼자 퇴원이 불가능한 고령의 환자가 보호자가 못 오는 날 이런 사정만 생각하고 퇴원 지시를 하게 된다면, 환자분은 어떻게 될 것 같나요?
학생: (잠시 생각하다가) 아마, 어르신 혼자 퇴원 수속도 하기 어렵고, 다음 외래 방문할 때까지 드셔야 할 약물도 잘 확인 못하실 수도 있겠네요.
교수: 예 맞습니다. 단순히 외래 날짜 조절이지만, 환자가 원하는 날짜에 퇴원하지 않는 경우에 생길 수 있는 여러 가지 환자안전에 위해를 줄 수 있는 상황을 아주 잘 예측하신 것 같습니다(시스템사고[systems thinking]). 그러면 심혈관질환과 같은 만성질환은 급성기 입원 치료가 끝난 이후에도 장기간 약물 복용을 잘 하게 하는 것이 가장 좋은 치료인데, 약물 복용이 잘 안될 수도 있겠네요. 결국 퇴원하자마자 다시 증상이 나빠지고 응급실로 오실 수도 있겠구요.
학생: 예!
교수: 맞습니다. 그래서 우리는 질환을 가진 환자라는 사람을 진료하면서 동시에 환자의 돌봄에 직접 관여를 하고 있는 보호자(가족)도 환자 치료에 꼭 필요한 구성원이라는 점을 알아야 합니다. 환자 개인뿐 아니라 환자, 가족, 지역사회까지도 치료과정에 같이 참여하는 대상으로 넓게 생각하는 것이 필요합니다. 학생이 말한 것처럼 공공자원에 해당하는 병실을 퇴원을 할 때 도움을 줄 수 있는 아드님이 못 오신다고 하루 더 쓰는 것은 옳지 않다고 말한 내용도 물론 옳은 생각입니다. 일반적으로 환자의 요구대로 퇴원을 미루는 것을 허락해야 된다는 말은 아닙니다. 이 경우에는 주로 시술을 하는 순환기내과 병동의 특성상 환자분이 하루 더 머물기 원했던 주말에는 평일에 비해 병상에 여유가 있다는 것과 퇴원 시에 퇴원 수속 퇴원약 수령과 약물 복용 시 주의사항 등을 잘 이해하고 환자에게 도움을 줄 수 있는 보호자가 필요하다는 점을 종합적으로 고려(시스템사고)하여 퇴원을 하루 미루는 것이 가능할 것이라고 판단한 것입니다. 눈에 직접 보이는 원인-결과만이 아니고, 환자를 둘러싼 환경과 환자의 의견을 들어주지 않을 때의 예상되는 결과까지 종합적으로 생각하는 과정을 시스템사고를 한다고 하는데요, 현대의학처럼 복잡한 의료환경에서는 꼭 습관을 들여야 하는 생각하는 방법입니다.
교수: 마지막으로 이번 회진 시에 같이 이야기 나눈 환자안전/환자, 가족, 지역사회/시스템사고와 같은 내용은 의료시스템과학이라는 이름의 학문인데요, 앞으로 차근차근 같이 공부하고 배워보겠습니다. 더 궁금한 내용이 있나요?
해설: 교육을 통해 배움이 일어나려면, 해당 사례에서 가르치고자 하는 학습목적을 분명히 하는 것이 필요하다. 이번 사례에서는 환자안전과 환자, 가족, 지역사회 및 시스템사고를 가르치고자 하는 목적으로 임상실습에서 교수와 학생이 주고받는 대화를 재구성해보았다. 위의 재구성한 교수와 학생의 대화는 어쩌면 대부분의 임상실습을 담당하는 임상분야의 교수자는 이미 하고 있는 교육내용일 수 있다. 실제 진료현장에서 필요한 내용이기 때문이다. 이미 회진을 할 때 교육하였던 내용이라도 이 내용이 의료시스템과학이라는 체계적인 학문에서 어떤 영역을 다루고 있는지 구체적으로 피드백을 주는 것이, 그리고 왜 중요한지를 알려주고 생각하도록 해주는 것이 개인 수준에서 의료시스템과학을 교육하는 시작 지점이 될 수 있을 것이다.
임상의학은 불확실성의 연속이다. 원인과 결과가 명확한 경우보다는 다양한 증상에 대한 복잡하고 불확실한 진단, 치료를 하는 과정이 있는 경우가 많다. 기초의학 단계에서 정형화되고 원인과 결과가 명확한 병인론에 입각하여 교육받은 의과대학생들은 불확실한 상황이 흔하게 반복되는 임상교육을 처음 시작하는 시기에 큰 어려움에 봉착하는 것으로 잘 알려져 있다[19]. 특히 최근의 코로나-19 시대에서는 원인과 진단, 그리고 치료 및 예후까지도 혼돈에 가까운 시기를 겪으면서, 임상의학의 복잡함이 새롭게 부각되었다[19]. 혼돈과 복잡한 상황, 즉 원인과 결과가 일직선이 아닌 서로 영향을 줄 수 있는 불확실하고 복잡한 임상상황에서는 새로운 프레임, 즉 시스템사고로 상황을 해석하고 바라보아야 한다. 임상의학의 복잡성에 대한 조기노출은 의과대학생들의 자존감을 높이고 불확실성의 임상의학에 잘 적응하도록 도와주는 것으로 알려져 있다[19,20]. 임상의학에서의 불확실성과 이를 시스템사고로 판단하는 과정은 바로 본 논문에서 제시한 의료시스템과학을 이용한 임상실습 교육을 통하여 가르쳐질 수 있다.
이번 논문에서 소개한 외국의 임상교육과정에서의 의료시스템과학 증례는 명확한 직선적 사고로 해석이 되는 증례가 아니며, 담당 교수진과 학생들의 시스템사고를 사용한 토론과 판단을 도와주는 과정임을 알 수 있다. 이런 의료시스템과학의 임상교육과정을 개발하기 위한 바람직한 방법으로 Kotter 8단계 경영혁신모델과 Kern 6단계 교육프로그램 모델을 융합한 Gonzalo 등[6]이 제시한 방법론을 이용하여 소개하였다.
새로운 교육과정인 의료시스템과학을 도입하기 위하여는 기존의 기초의학 및 임상의학 교육과정에 유기적으로 연결되고 통합되는 것이 필요하며, 세부적으로는 각 의과대학이 처한 교육상황에 따라 조율이 필요하겠지만, 가급적 기존 과정과 구별되는 독립적인 과정으로 설계하는 것을 피하고 가능한 기초의학, 임상의학 및 의료시스템과학 교육을 통합과정으로 편성하는 것이 바람직하다[2]. 하지만 현실적으로 판단한다면 전체 임상실습과정을 종합적으로 재평가하고 새로운 통합을 이루는 과정은 의료시스템과학 전담기구의 설치와 대학의 교육여건, 즉 학생, 시설, 설비, 재정 등을 종합적으로 고려하여 대학의 여건에 맞추어 대학 스스로 운영할 수 있는 자율성이 필요하다[2,3]. 따라서 이번 원고에서 소개한 의료시스템과학 임상실습 교육과정 개발 및 변화단계 적용은 임상실습 교육에뿐 아니라 넓게는 전체 의과대학 수준에서, 그리고 좁게는 개별 교실 수준이나 세부전문 수준에서 해당 교육과정에 관여하는 교수자들이 단계에 맞고 적절하게 유기적으로 계획하여 수준에 맞게 교육과정을 개발하는 것이 바람직할 것이다.
마지막으로, 새롭게 적용하게 되는 임상의학에서의 의료시스템과학 교육과정을 개발하는 것은 적용하고자 하는 교육 수준별 단계에 따라 다를 수밖에 없다는 점을 고려하면서, 의료시스템과학을 이해하고 있는 교수자의 개인 수준에서부터, 적극적이고 통합적인 새로운 교육과정을 개발, 적용할 수 있는 전체적인 교육과정 개편 단계까지를 운영하는 각 교육단계의 수준별 예시를 Appendix 2에 저자의 교육과 연구경험을 토대로 요약하여 개인적인 전문가 의견을 제안하면서 글을 마치고자 한다.
NOTES
Figure 1.
Synthetic conceptual framework for curriculum development and change management when building new partnerships between medical education and health systems. The inner circle reflects Kern’s six-step approach to curriculum development; the outer boxes reflect the eight steps in Kotter’s change management model. The initial phase reflects the vision and planning phase of medical education–health system partnerships and aligns Kern’s steps 1–3 with Kotter’s steps 1–3. The maintenance phase reflects the sustaining and growing phase of these new partnerships and aligns Kern’s steps 4–5 with Kotter’s steps 4–6 and Kern’s steps 5–6 with Kotter’s steps 7–8. Reprinted from Gonzalo JD, et al. Acad Med. 2017;92(5):602-7 [6].
REFERENCES
1. Gonzalo JD, Skochelak SE, Borkan JM, Wolpaw DR. What is health systems science?: building an integrated vision. In: Skochelak SE, Hammoud MM, Lomis KD, Borkan JM, Gonzalo JD, Lawson LE, et al. editors. AMA education consortium: health systems science. 2nd ed. Philadelphia (PA): Elsevier; 2020. p. 1-20.
2. Lee JT, Yang EB, Lee YM, Chae YM, Na SH, Jang SI, et al. Construction of a health systems science education for integrating social healthcare needs into the medical practice. Wonju: National Health Insurance Service; 2021.
3. Lee JT, Yang EB, Kim SJ, Kim EY, Na SH, Sim SH, et al. Designing a faculty development program for the implementation and diffusion of health systems science education. Wonju: National Health Insurance Service; 2023.
4. Papanagnou D, Shfazand S, Volle M, Nandiwada R. Health systems science implementation in the clinical learning environment: undergraduate medical education. In: Maben-Feaster R, Hammoud MM, Borkan J, DeWaters A, Gonzalo JD, Starr SR, editors. Health systems science education: development and implementation. Philadelphia (PA): Elsevier; 2022. p. 51-64.
5. Faculty developer identity formation: organizational change through a community of practice (workshop session 1). Proceedings of the 6th International Conference on Faculty Development in the Health Professions; 2021 Aug 28; virtual event. Dundee: Association for Medical Education in Europe; 2021.
6. Gonzalo JD, Lucey C, Wolpaw T, Chang A. Value-added clinical systems learning roles for medical students that transform education and health: a guide for building partnerships between medical schools and health systems. Acad Med. 2017;92(5):602-7. https://doi.org/10.1097/ACM.0000000000001346


7. Singh MK, Gullett HL, Thomas PA. Using Kern’s 6-step approach to integrate health systems science curricula into medical education. Acad Med. 2021;96(9):1282-90. https://doi.org/10.1097/ACM.0000000000004141


8. Thomas PA, Kern DE, Hughes MT, Chen BY. Curriculum development for medical education: a six-step approach. 3rd ed. Baltimore (MD): Johns Hopkins University press; 2015.
9. Skochelak SE, Hammoud MM, Lomis KD, Borkan JM, Gonzalo JD, Lawson LE, et al. AMA education consortium: health systems science. 2nd ed. Philadelphia (PA): Elsevier; 2020.
10. Higginson J, Hofler L, Hammond M. Principles of teamwork and team science. In: Skochelak SE, Hammoud MM, Lomis KD, Borkan JM, Gonzalo JD, Lawson LE, et al. editors. AMA education consortium: health systems science. 2nd ed. Philadelphia (PA): Elsevier; 2020. p. 127-38.
11. Integrated Community Health Promotion Program [Internet]. Seoul: Korea Health Promotion Institute; c2023 [cited 2023 Oct 5]. Available from: https://www.khepi.or.kr/board?menuId=MENU01689&siteId=null-
12. Indiana health information exchange [Internet]. Indianapolis (IN): Indiana Health Information Exchange; c2023 [cited 2023 Oct 5]. Available from: https://www.ihie.org
13. Health information exchange [Internet]. Seoul: Korea Health Information Service; c2023 [cited 2023 Oct 5]. Available from: https://www.k-his.or.kr/menu.es?mid=a10207000000
14. Kim JG, Gitkind MJ, Coleman NE, Weber PF. Getting started: general considerations for health systems science implementation. In: Maben-Feaster R, Hammoud MM, Borkan J, DeWaters A, Gonzalo JD, Starr SR, editors. Health systems science education: development and implementation. Philadelphia (PA): Elsevier; 2022. p. 1-18.
15. A quick guide to the SWOT analysis: department of field activities [Internet]. Chicago (IL): Accreditation Council for Graduate Medical Education; 2017 [cited 2023 Oct 5]. Available from: https://www.acgme.org/globalassets/PDFs/SelfStudy/SS_SWOTGuide.pdf
16. Branch RM. Instructional design: the ADDIE approach. New York (NY): Springer; 2009.
17. Kirkpatrick DL. Evaluating training programs: the four levels. San Francisco (CA): Berrett-Koehler Publishers; 1994.
18. Toosi M, Modarres M, Amini M, Geranmayeh M. Context, Input, Process, and Product Evaluation Model in medical education: a systematic review. J Educ Health Promot. 2021;10(1):199. https://doi.org/10.4103/jehp.jehp_1115_20



19. Papanagnou D, Jaffe R, Ziring D. Highlighting a curricular need: uncertainty, COVID-19, and health systems science. Health Sci Rep. 2021;4(3):e363. https://doi.org/10.1002/hsr2.363



20. Snowden DJ, Boone ME. A leader’s framework for decision making: a leader’s framework for decision making. Harv Bus Rev. 2007;85(11):68-76. 149
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 530 View
- 15 Download
- ORCID iDs
-
Sang-Hoon Na

https://orcid.org/0000-0002-1289-7965 - Related articles
-
The Concept of Health Systems Science and Educational Needs in the Korean Context2023 October;25(3)
Development and Validation of a Clinical Critical Thinking Skills Scale2012 ;14(2)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print